KIEL - Waren die kieferorthopädischen Behandlungstechniken in früheren Zeiten im Wesentlichen auf die Prophylaxe und Korrektur von Fehlstellungen im Kindes- und Jugendalter begrenzt, so ist heutzutage zu konstatieren, dass die kieferorthopädische Behandlung erwachsener Patienten einen integralen Bestandteil einer interdisziplinären Behandlung zwischen ästhetischer Zahnheilkunde, Parodontologie, Implantologie, Kieferchirurgie und Prothetik bildet.
Waren die kieferorthopädischen Behandlungstechniken in früheren Zeiten im Wesentlichen auf die Prophylaxe und Korrektur von Fehlstellungen im Kindes- und Jugendalter begrenzt, so ist heutzutage zu konstatieren, dass die kieferorthopädische Behandlung erwachsener Patienten einen integralen Bestandteil einer interdisziplinären Behandlung zwischen ästhetischer Zahnheilkunde, Parodontologie, Implantologie, Kieferchirurgie und Prothetik bildet.
embedImagecenter("Imagecenter_1_234",234, "large");
Die Ursachen dieser Entwicklung sind begründet in
a) einem gesteigerten ästhetischen Anspruch innerhalb unserer Gesellschaft,
b) der Möglichkeit einer nahezu „unsichtbaren“ kieferorthopädischen Behandlung mittels keramischer Brackets, Lingualtechnik und ähnlicher Behandlungstechniken sowie
c) neuer Erkenntnisse und Therapiemöglichkeiten, vor allem im Hinblick auf parodontale Erkrankungen.
Daher muss der Frage Rechnung getragen werden, wie in einem schwierigen biologischanatomischen Umfeld, z.B. Parodontitis als Ausgangssituation, den hohen ästhetischen Ansprüchen der Patienten Rechnung getragen werden kann. Im Vergleich zum klinischen Befund eines Jugendlichen oder Adoleszenten ist der kieferorthopädische Befund eines Erwachsenen häufig durch eine Vielzahl von Faktoren gekennzeichnet, welche teilweise auf destruktive Prozesse im stomatognathen System zurückzuführen sind:
a) parodontaler Knochenabbau und Rezessionen,
b) Zahnverlust,
c) bestehende prothetische und konservierende Versorgungen,
d) Zahnwanderungen,
e) Dysfunktionen des cranio-mandibulären Systems und
f) eingeschränkte Ästhetik in Kombination mit ungünstigem Verlauf der Gingiva und mangelnder Unterstützung durch Interdentalpapillen.
Aus dieser klinischen Untersuchung heraus sollte sich das kieferorthopädische Behandlungsziel an Leitlinien wie dentofazialer Ästhetik, Risiken der kieferorthopädischen Behandlung, parodontaler Prognose, funktionellen Aspekten und biomechanischen Überlegungen orientieren.
Biomechanische Überlegungen
Bei der kieferorthopädischen Behandlung Erwachsener mit parodontaler Vorschädigung und Zahnverlust sind neben der Notwendigkeit parodontaltherapeutischer Maßnahmen vor allem biomechanische Überlegungen hinsichtlich der Kraftgröße und des Drehmoments der kieferorthopädischen Apparatur essenziell für den Erfolg der interdisziplinären Behandlung. Hierbei sind vor allem das reduzierte Verhältnis zwischen der Wurzeloberfläche und dem umbaufähigen Alveolarknochen, die apikale Verlagerung des Widerstandszentrums der Zähne sowie die verminderte Verankerungsqualität parodontal geschädigter Zähne zu berücksichtigen.
Für jede kieferorthopädische Bewegung ist ein individuelles Kräftesystem notwendig, sodass die einzelnen Faktoren wie Kraftgröße, Art der Zahnbewegung und die resultierenden Nebeneffekte Berücksichtigung finden und kontrolliert werden können. Jede kieferorthopädische Bewegung erfordert daher ein kalkulierbares Kräftesystem, dessen Schlüsselfaktoren Kraftgröße, Kraftansatz und Kraftkonstanz in Relation zum Widerstandszentrum der Zähne stehen. In diesem Zusammenhang gewinnt der Begriff der Verankerung, d.h. das Abfangen und / oder der kontrollierte Einsatz der reaktiven Kräfte und Momente (vgl. drittes Newton’sche Axiom: „Kräfte treten immer paarweise auf. Übt ein Körper A auf einen anderen Körper B eine Kraft aus (actio), so wirkt eine gleich große, aber entgegen gerichtete Kraft von Körper B auf Körper A (reactio).“), an entscheidender Bedeutung. Die Verankerungsqualität wird im Wesentlichen durch das desmodontale Widerstandszentrum der Ankerzähne beeinflusst. Jegliche Verankerungsstrategie beruht auf der Verteilung der reaktiven Kräfte auf eine möglichst ausgedehnte intakte desmodontale Fläche.
Durch einen Attachmentverlust wird die desmodontale Verankerungsqualität in mehrfacher Hinsicht belastet:
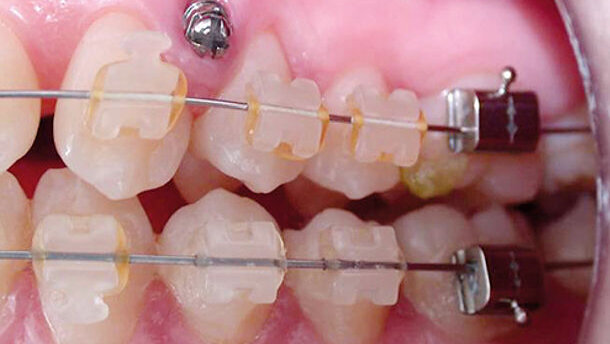
1. Der parodontale Knochenabbau führt aufgrund der Konusform der Wurzeln zu einer überproportionalen Reduktion desmodontaler Aufhängung. Eine marginale Knochenreduktion von 5 mm an einem unteren Prämolaren (vgl. Abb. 1) bedeutet bereits einen Verlust von ca. 50 % der ursprünglichen Verankerungsqualität.
2. Durch einen Attachmentverlust kann ein sekundäres okklusales Trauma ausgelöst werden. Dies bedeutet, dass physiologische mastikatorische Bewegungen ein „Jiggling“ des Zahnes mit erhöhter Zahnbeweglichkeit und verstärkter Osteoklastenaktivität hervorrufen können.
3. Unter biomechanischen Gesichtspunkten stellt eine Verlagerung des Widerstandszentrums nach apikal eine Erhöhung des Kippmomentes der Ankerzähne in allen drei Raumebenen in Bezug auf reaktive Kräfte dar.
4. Der Verankerungswert der Zähne wird zusätzlich durch die desmodontale Reaktionsbereitschaft beeinflusst. Der primär unbewegte Zahn im desmodontalen Ruhestadium bietet den bestmöglichen Gewebswiderstand. Die initiale Nivellierung der Zähne unter Einbeziehung der Ankerzähne erhöht die Proliferationsrate von Osteoklasten und Osteoblasten, und kann somit die Bereitschaft zu unerwünschter Zahnbewegung erhöhen.
Ein Maximum an physiologischer desmodontaler Verankerung lässt sich durch den Verzicht auf eine initiale Nivellierung sowie die größtmögliche Verblockung aller Ankerzähne durch starre Bögen und entsprechende festsitzende Hilfsapparaturen wie Transpalatinalbögen, Nance-Apparaturen oder Lingualbögen erzielen.
Einsatz kieferorthopädischer Minischrauben
Neben diesen, in ihrer Konstruktion eher aufwendigen und für den Patienten unkomfortablen Behandlungsapparaturen stehen heutzutage für den Einsatz bei schwierigen Verankerungssituationen wie reduzierter Zahnzahl, weit fortgeschrittenem Attachmentverlust oder der Nichtakzeptanz extraoraler Verankerungshilfen grazile orthodontische Minischraubensysteme zur Verfügung, die temporär eine hohe Positionsstabilität gewährleisten (Abb.1a–b).
Diese Minischrauben werden in der Regel im Oberkiefer sowohl von vestibulär als auch von palatinal, im Unterkiefer nur von vestibulär oder von koronal inseriert. Eine linguale Insertion im Unterkiefer aufgrund der hohen Verlustrate der Minischrauben scheidet aus. Die Vorteile des Einsatzes kieferorthopädischer Minischrauben liegen zum einen in der Vermeidung reziproker Zahnbewegungen, der Unabhängigkeit von der Patientencompliance, aber auch häufig in einer reduzierten Behandlungsdauer und verringerten Kosten.
Allerdings darf man die Implikationen und möglichen Komplikationen der Insertion einer kieferorthopädischen Minischraube nicht außer Acht lassen. Hierbei sind vor allem der Wurzelkontakt mit Nachbarzähnen oder der Schraubenverlust mangels ausreichender Primärstabilität zu nennen. Beide Komplikationen stellen nach heutigem Kenntnisstand keine Kontraindikationen für den erneuten Einsatz der Minischrauben an einer entfernten Insertionsstelle dar. In Zusammenhang mit parodontologisch geschädigten Zähnen kommt der parodontologischen Vorbehandlung im Sinne der Entzündungsreduktion und -ausschaltung eine entscheidende Rolle zu. Ohne Entzündungsreduktion und bei bestehender Knochenumbauaktivität durch Osteoklasten muss von der Verwendung kieferorthopädischer Minischrauben abgeraten werden. Die Verlustrate kieferorthopädischer Minischraube aufgrund mangelnder Primärstabilität wird in der aktuellen Literatur mit einem Wert zwischen 6% und 15% angegeben. Es konnte jedoch gezeigt werden, dass unter Berücksichtigung biomechanischer Aspekte und bei klarer Aufgabenverteilung und Absprache zwischen Kieferorthopäde und Zahnarzt/Oralchirurgen/Mund-, Kiefer-, Gesichts-chirurgen diese Verlustrate deutlich unterschritten werden kann. Wie bei der überwiegenden Zahl interdisziplinärer Aufgabenstellungen in der Human- und Zahnmedizin kommt auch bei der Insertion und Anwendung kieferorthopädischer Minischrauben der Kommunikation zwischen den verschiedenen zahnmedizinischen Fachdisziplinen somit eine zentrale Bedeutung zu.
Kieferorthopädische Minischrauben stellen eine sinnvolle Ergänzung der Behandlungsapparaturen in schwierigen Behandlungs- und Verankerungssituationen dar, ersetzen jedoch keinesfalls die kieferorthopädischen Grundkenntnisse. Sie erlauben die Behandlungsapparatur auf ein kleines Einsatzgebiet zu begrenzen, ohne beide Kiefer in die Behandlung einbeziehen zu müssen (Abb.2a–b). Somit kommen sie dem Aspekt der möglichst minimalen visuellen Beeinträchtigung durch die kieferorthopädische Behandlungsapparatur vonseiten des Patienten entgegen.
Die kieferorthopädische Aufrichtung von Molaren bewirkt eine entscheidende Verbesserung der Pfeilerqualität in Bezug auf die definitive prothetische Versorgung. So konnte nachgewiesen werden, dass eine Molarenaufrichtung eine signifikante Reduktion der Plaqueakkumulation, des Sulkusblutungsindexes und der Sondiertiefen zur Folge hat.
Parodontologische-kieferorthopädische Maßnahmen bei Erwachsenen sollten einer strikten Systematik unterworfen werden, um den gewünschten Behandlungserfolg zu gewährleisten und nicht unnötig das Desmodont zu belasten. Der Charakter und der Schweregrad der Parodontitis sowie deren prä- und periorthodontische Kontrolle sind neben der Verwendung einer entsprechenden Biomechanik, eventuell unter Einsatz kieferorthopädischer Minischrauben, die Schlüsselfaktoren für eine erfolgreiche Behandlung. Die kombinierte Behandlung lässt sich systematisch in drei Phasen gliedern:
1. Präorthodontische Phase
mit Reduktion der marginalen Entzündung, Motivation und Instruktion des Patienten, Verbesserung der Hygienefähigkeit, eventueller Augmentation von Weichgewebe und Beseitigung funktioneller Störungen,
2. Orthodontische Phase
unter Anwendung einer befundbezogenen Biomechanik und kontinuierlicher Überwachung der parodontalen Gesundheit und
3. Postorthodontische Phase
mit einer Retentionsdauer von mindestens sechs Monaten, einer parodontalen Reevaluation, der definitiven restaurativen Versorgung und einem Recall.
Orthodontische Maßnahmen können flankierend zu einer Parodontaltherapie ablaufen und hierbei positiv auf die parodontale Situation wirken. Im Vordergrund stehen in diesem Zusammenhang vor allem Maßnahmen, welche die morphologische Situation in Hinblick auf den Alveolarknochen verbessern. Beispielhaft kann ein Attachmentgewinn durch Intrusion von Zähnen erzielt werden. Voraussetzung für den Attachmentgewinn durch Intrusion parodontal geschädigter Zähne ist jedoch, dass vor der orthodontischen Therapie eine Proliferation des Epithels durch entsprechende GTR-Verfahren unterbunden wird. Nur durch die Kombination aus parodontaler und orthodontischer Therapie kann eine parodontale Regeneration bei gleichzeitig orthodontisch induziertem Knochenumbau stattfinden. Ebenfalls möglich ist ein präprothetischer/präimplantologischer Knochenaufbau: Dies kann durch eine Extrusion nichterhaltungswürdiger Zähne oder durch eine Distalisation von endständigen Prämolaren bei einer Freiendsituation erfolgen (Abb. 3a–b).
Im Allgemeinen lässt sich mittels kieferorthopädischer Aufrichtung gekippter Molaren eine Verbesserung der prothetischen Pfeilerqualität herbeiführen. Eine mögliche kieferorthopädische Vorgehensweise zur Aufrichtung nach mesial gekippter Molaren zeigt Abb. 2a–b. Auch die Hygienefähigkeit prothetischer Maßnahmen kann durch kieferorthopädische Behandlungsschritte sinnvoll ergänzt werden. Orthodontisch stehen die Verlängerung der klinischen Krone, eine Korrektur der Achsenstellung der Zähne in orovestibulärer Richtung sowie die Beseitigung von Engständen und Rotationen als wichtigste unterstützende Therapieansätze zur Verfügung. Bollen und Mitarbeiter sowie Eliasson und Mitarbeiter konnten in ihren systematischen Reviews bzw. Untersuchungen aus den Jahren 1982 und 2008 den Effekt von Malokklusionen und daraus resultierender kieferorthopädischer Behandlungsmaßnahmen auf die parodontale Situation nachweisen.
Resümee
Die Möglichkeiten und die Notwendigkeit der kieferorthopädischen Behandlung erwachsener Patienten werden sich in der Zukunft noch deutlich ausweiten, da in einer präventionsorientierten Zahnheilkunde unter ästhetischen und funktionellen Gesichtspunkten die Kieferorthopädie als alleinige Maßnahme oder als integraler Bestandteil einer interdisziplinären Therapie zwischen Parodontologie und Prothetik unverzichtbar werden wird.
(Erschienen in PN 1/2009)
BERLIN/LEIPZIG – Nachdem in Bayern sogenannte Puffertage eingeführt wurden, schlägt die Berliner Kassenzahnärztliche Vereinigung Alarm ...
WITTEN/HERDECKE - Eine aktuelle Studie von AXA in Zusammenarbeit mit der Universität Witten/Herdecke zeigt, dass die Deutschen durch mangelndes ...
FRANKFURT/MAIN - Die Fallzahlen in der Erwachsenen-Kieferorthopädie nehmen seit Jahren ganz erheblich zu: Das machte OA PD Dr. Philipp ...
Der kürzeste Weg zwischen zwei Menschen ist ein Lächeln! Was der Luzerner Kieferorthopäde PD Dr. Dr. Marc Schätzle auf der Praxiswebseite propagiert, ...
GIESSEN - Kinder und Erwachsene putzen ihre Zähne in der Regel mehrmals täglich, aber sauber werden die Zähne dabei selten. Woran liegt es, dass die ...
WITTEN - Die Idee ist relativ jung aber dennoch hoch aktuell: Medizinische Zentren für die Behandlung von Erwachsenen mit Behinderung (MZEB) sollen dazu ...
KÖLN – KZBV äußert sich zur aktuellen Mediendiskussion bezüglich kieferorthopädischer Behandlungen.
ATHEN – In einem systematischen Review stellten Wissenschaftler fest, dass sich eine parodontale Behandlung bei COPD-Patienten mit Parodontitis positiv ...
BERLIN – Welche Vor- und Nachteile verschiedene Behandlungen bei entzündlichen Erkrankungen des Zahnhalteapparates (Parodontopathien) bieten, ist ...
BERLIN – Seit dem 1. Juli 2021 ermöglicht die „Richtlinie zur systematischen Behandlung von Parodontitis und anderer Parodontalerkrankungen“ ...
Live-Webinar
Mi. 3. Juni 2026
19:00 Uhr CET (Berlin)
Live-Webinar
Do. 4. Juni 2026
20:00 Uhr CET (Berlin)
Live-Webinar
Mo. 8. Juni 2026
18:00 Uhr CET (Berlin)
Live-Webinar
Mo. 8. Juni 2026
19:00 Uhr CET (Berlin)
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Live-Webinar
Mo. 8. Juni 2026
20:00 Uhr CET (Berlin)
Live-Webinar
Mi. 10. Juni 2026
17:00 Uhr CET (Berlin)
Live-Webinar
Mi. 10. Juni 2026
20:00 Uhr CET (Berlin)
Nacho Fernández-Baca DDS, MSc



 Österreich / Österreich
Österreich / Österreich
 Bosnien und Herzegowina / Босна и Херцеговина
Bosnien und Herzegowina / Босна и Херцеговина
 Bulgarien / България
Bulgarien / България
 Kroatien / Hrvatska
Kroatien / Hrvatska
 Tschechien & Slowakei / Česká republika & Slovensko
Tschechien & Slowakei / Česká republika & Slovensko
 Frankreich / France
Frankreich / France
 Deutschland / Deutschland
Deutschland / Deutschland
 Griechenland / ΕΛΛΑΔΑ
Griechenland / ΕΛΛΑΔΑ
 Ungarn / Hungary
Ungarn / Hungary
 Italien / Italia
Italien / Italia
 Niederlande / Nederland
Niederlande / Nederland
 Nordic / Nordic
Nordic / Nordic
 Polen / Polska
Polen / Polska
 Portugal / Portugal
Portugal / Portugal
 Rumänien & Moldawien / România & Moldova
Rumänien & Moldawien / România & Moldova
 Slowenien / Slovenija
Slowenien / Slovenija
 Serbien & Montenegro / Србија и Црна Гора
Serbien & Montenegro / Србија и Црна Гора
 Spanien / España
Spanien / España
 Schweiz / Schweiz
Schweiz / Schweiz
 Türkei / Türkiye
Türkei / Türkiye
 Großbritannien und Irland / UK & Ireland
Großbritannien und Irland / UK & Ireland
 International / International
International / International
 Brasilien / Brasil
Brasilien / Brasil
 Kanada / Canada
Kanada / Canada
 Lateinamerika / Latinoamérica
Lateinamerika / Latinoamérica
 USA / USA
USA / USA
 China / 中国
China / 中国
 Indien / भारत गणराज्य
Indien / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algerien, Marokko und Tunesien / الجزائر والمغرب وتونس
Algerien, Marokko und Tunesien / الجزائر والمغرب وتونس
 Naher Osten / Middle East
Naher Osten / Middle East



















































To post a reply please login or register